АНЭСТЕЗИЯ МЕСТНАЯ
Спасибо нашим инвесторам из казино онлайн
АНЭСТЕЗИЯ МЕСТНАЯ
(от греч. а—отриц. част, и aisthesis — ощущение), или местное обезболивание,—приемы, имеющие целью при помощи безопасных, мало – ядовитых веществ уничтожить болевую чувствительность (гл. обр., при оперативных вмешательствах) местно, при полном сохранении сознания. А. м., являясь значительно менее опасной, чем общий наркоз, за последние 20—30 лет стала все больше привлекать к себе внимание хирургов. Попытки к местному обезболиванию делались давно; даже в глубокой древности действовали охлаждением, притуплявшим чувствительность, пробовали смазывать кожу различными лекарственными веществами, сдавливали и перетягивали конечности для уменьшения болей. С введением немецким офтальмологом Коллером (Koller, 1884 г.) кокаина как обезболивающ. вещества, А. м. стала твердо на ноги и получила возможность дальнейшего планомерного и целесообразного развития. Значительно улучшили А. м. кокаином—Реклю (Reclus, 1889 г.) во Франции, употребляя 1—1V2% растворы его, и Шлейх (Schleichj 1891 г.) в Германии, рекомендовав для инфильтрационной анэсте-зии безопасное разведение кокаина 0,01— 0,1% в соединении с 0,2% раствором NaCl. Но только с открытием Эйнгорном (Ein-horn, 1905 г.) новокаина, .средства значительно более безопасного чем кокаин, и предложением Брауна (Braun) прибавлять к анэстезирующему веществу для удлинения срока его действия адреналин А. м. стала применяться более широко. Предложено большое количество фарма-кологич. веществ для обезболивания. К препарату, годному для А. м., предъявляются след. требования: 1) слабая токсичность и сильное избирательное действие на нервную ткань; 2) отсутствие местного повреждения и раздражения тканей; 3) стойкость препарата в стерилизации и растворимость в воде. Главнейшие из этих препаратов: кокаин (Cocain C^H-aNOa), бесцветные кристаллы; с соляной кислотой образует Cocainum hyd-rochloricum, наиболее употребительный препарат; для впрыскивания при А. м. берут 0,1—1% раствор (максимальная доза—0,03 pro dosi). В ото-рино-ларингологии широко пользуются кокаином для обезболивания слизистых оболочек носа, глотки, гортани, для чего пользуются 10% раствором кокаина. Тропококаин (Tropococain), употребляется его солянокислая соль (Tropococain muriaticum) в виде 1—5% растворов, главным образом, для спинномозговой анэстезии. Э й к а и н (Eucain), дериват кокаина, употребляется в
1/г%
растворе, дозы: до 0,1—0,15 эйкаина. С т о в а и н (Stovain) в 2—3 раза менее ядовит, чем кокаин, употребляются 7а—1% растворы, доза 0,2—0,3. Новокаин (Novocain ClsH20O2N2HCl), белый кристаллический порошок, хорошо растворимый в спирте и воде, самый употребительный и наилучший препарат для всех видов А. м. В хирургии новокаин в наст, время применяется чрезвычайно широко. Обычно при инфильтрационных А. употребляются %—1% растворы в количестве до 200—250
куб. см
без побочных (вредных) действий или явлений отравления. Для усиления действия новокаина к раствору прибавляется адреналин (Sol. Adrena-lini—1 : 1000); на 10,0 анэстезирующего раствора 1 капля адреналина. При таком пользовании новокаином продолжительность анэстезии равна 17г—2 ч. В самое последнее время в Германии выпущены еще новые препараты, как тутокаин (Tuto-cain) и псикаин (Psicain); они обладают всеми преимуществами новокаина, но действуют значительно сильнее, поэтому эти препараты для местной анэстезии употребляются в большем разведении, что еще уменьшает возможность отравлений. Тутокаин и псикаин употребляют в 1—11/2% растворах, также С прибавлением адреналина. Результаты, как и при новокаине, очень хорошие. К новейшим препаратам относятся также борокаин, долантин (см. также
Анестезирующие средства).
Способы А. м.
Анэстезирующие средства могут применяться различи, способами. Ими можно смазывать поверхностные ткани или слизистые оболочки. Употребляя такие вещества, как хлор-этил и эфир, и распыляя их по поверхности, вызывают охлаждение и т. о. достигают нечувствительности данной области. Но главным способом, имеющим первенствующее значение в А. м., является способ впрыскивания анэстезирующих веществ. Это впрыскивание может быть произведено или инфильтрированием всех тканей (инфильтрационная анэстезия), или же впрыскивание производится непосредственно в тот или другой нерв, прерывая тем его проводимость (проводниковая или регионарная анэстезия). Затем анэстезирующее вещество может быть также введено в кровеносную систему, в вену или артерию конечности (венозная или артериальная анэстезия) с целью вызвать нечувствительность всей конечности или части ее. Эти способы имеют очень ограниченное применение, употребляются редко и практическо
го значения не имеют. Анэстезия смазыванием поверхностных тканей и слизистых оболочек. При болезнях уха, носа и горла широко пользуются этим наиболее простым и старым способом обезболивания. Нечувствительность гортани достигается смазыванием слизистой ее 20% раствором кокаина; для слизистой рта и глотки достаточно 10% раствора. В глазной практике употребляются 1—2% растворы кокаина. При анэстезии слизистых оболочек нужно помнить, что кокаин быстро всасывается и может вызвать явления отравления. Опасность токсического действия кокаина зависит от концентрации раствора и величины смазываемой поверхности слизистой. Особенная осторожность требуется при введении кокаина для А. м. слизистой мочевого пузыря и мочеиспускательного канала. А. охлаждением. Самыми употребительными средствами для вызывания анэстезии охлаждением являются эфир и хлор-этил. Эфир—Aether sulf. (С2Н5)аО, с точкой кипения +35°, наливается в распылитель Ричардсона, состоящий из склянки с пригнанной пробкой, через к-рую проходят две металлические трубочки; одна из них соединена с двойным резиновым баллоном для нагнетания воздуха. Эфир захватывается струей воздуха и распыляется. Струя, на – правленная на кожу, делает ее белой и замораживает ее до полной A.; t° при этом понижается до 15—20°. Такая же А. достигается хлор-этилом (СгН5С1) с точкой кипения + 12°. Хлор-этил поступает в продажу в стеклянных трубочках вместимостью от 10 до 100
куб. см,
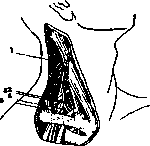
снабженных автоматическим запором. Через отверстие трубочки вследствие нагревания теплотой руки хлор-этил испаряется тонкой струей. В малой хирургии анэстезия охлаждением употребляется часто при вскрытии неглубоко сидящих гнойных процессов, при флегмонах, абсцессах, фурункулах и т. д. Инфильтрационная А. введена в хирургию Реклю и Шлейхом. Под инфильтрационной А. разумеют пропитывание анэстезирующим раствором тканей, действующее на нервные чувствительные окончания и проходящие в тканях нервные стволы. Реклю и Шлейх для инфильтрационной А. пользовались еще растворами кокаина V*% и 0,1%. Рецепт Шлейха: Cocaini muriatici 0,l, Natrii chlorati 0,2, Morphii muriatici 0,02, Aq. destill. 100,0. Добавление NaCl сделано

Рисунок 1. Инфильтрационная анэстезия из
двух точек укола
(1
—
2): а
—коша; Ь—фасция и мышцы; с—кость. для достижения изотоничности раствора с тканевыми соками и кровью. В наст, время в целях инфильтрационной А. уже редко прибегают к растворам довольно ядовитого кокаина, а в громадном большинстве при многочисленных операциях под инфильтрац. А. пользуются J/2—1% раствором новокаина с прибавлением адреналина. Инфильтрация тканей производится послойно снаружи внутрь. Для простых кожных разрезов инфильтрируется поверхностный слой. Тонкая игла вкалывается в кожу, и в толщу ее под эпидермис вводится небольшое количество раствора, при этом получается небольшое возвышение с побелевшей кожей—«желвак». По линии разреза накладывается несколько таких желваков, получается анэ-стезированный вал кожи. При более глубоких разрезах инфильтрируется и подкожная клетчатка. Для А. операционного поля там, где требуется обезболивание и глубоких тканей, накладываются два желвака на месте уколов и отсюда пропитываются все ткани на необходимую глубину. На конечностях ткани могут быть т. о. пропитаны до кости (см. рисунок 1). В случае, когда операционное поле захватывает ткани на значительном протяжении в ширину и глубину, инфильтрация применяется в виде опрыскивания. При опрыскивании производится инфильтрация анэстезирующим раствором не всего поля операции, а только его
боковых сторон, чтобы прервать проводимость чувствит. нервов, иннервирующих данную область. В зависимости от предполагаемой операции и поля вмешательства необходимы различные формы и фигуры опрыскивания (пирамидная, корытообразная). Инфильтрационный способ и, особенно, способ опрыскивания операционного поля, являются наиболее распространенными методами А. м. Они просты по технике, не требуют точного знания хода нервных стволов, безопасны и дают хорошую А. С инфильтрационный способом А. м. конкурирует другой, все более развивающийся, но и более трудный метод регионарной анэстезии. Регионарная А.—В основу регионарной, или проводниковой А. положена мысль — временно прервать проводимость чувствительного нерва на его протяжении и,
так. образом, выключить участок, подлежащий операции. Прервать проводимость нерва, обезболив, таким обр., иннер-вируемый им участок, можно впрыскиванием анэсте-зирующего вещества непосредственно в нерв—эн-доневральная А., или в окружающие нерв ткани— А. периневраль-ная. Последний вид регионарной анэстезии употребляется чаще. Нерв на своем протяжении окружен оболочкой—perineurium, к-рая препятствует более скорому действию анестезирующего вещества, поэтому при периневральной инъекции берется более крепкий раствор новокаина— 1—2% с адреналином; количество раствора 10—20—40
куб. см.
Технически регионарная А. сложнее инфильтрационной. Требуется точное знание топографических особенностей анэстезируемого участка и хода нервов. А. производится в глубине тканей, где приходится пользоваться опознавательными пунктами, как-то: ощущением кости, глубиной, направлением иглы и ощущениями больного (парэстезии от прикосновения иглой к нерву). В области больших сосудов при продвижении иглы и впрыскивании следует быть осторожным. Рекомендуется находить нерв только с помощью иглы, без шприца. При случайном ранении сосуда сразу показывается кровь из иглы, тогда игла извлекается обратно. Если кровотечение сильное, то в этом месте А. лучше не производить.— Типичной регионарной А. является прерывание проводимости плечевого нервного сплетения (plexus brachialis; Kulen-kampf, 1911 г.); при этом получается полная нечувствительность верхней конечности. А. плечевого сплетения по Куленкампфу производится в надключичной ямке. Пальцем над серединой ключицы в глубине прощупывается I ребро; при более поверхностном Рисунок 2. Регионарная анэ-стезия plexus brachialis no Kulenkampff’y:
1—
v. jugu-larls ext.; 2—m. omo-hyoi-deus;
S
—m. scalenus ant.:
4—
a. subclaviaj
S
—plexus brachialis—место вкола иглы (no Hartel’io). давлении ясно ощущается пульс надключичной артерии—она находится кнутри от плечевого сплетения (см. рисунок 2). Место введения иглы находится на ‘/а—1 с-» выше середины ключицы и кнаружи от a. subclavia. Сделав на месте укола кожный «желвак», тонкую длинную иглу вводят в глубину мимо надключичной артерии; игла на глубине 2—3
см
упирается в кость, в первое ребро. Затем игла несколько вытаскивается обратно и ею осторожно отыскивается нервное сплетение. Попадание в нервное сплетение определяется характерными парэсте-зиями (бегание мурашек) в предплечьи и пальцах. При появлении парэстезии, не изменяя положения иглы, приставляют шприц и впрыскивают 10—20
куб. см
l1/*— 2% раствора новокаина с адреналином, или 30—40
куб. см 1%
раствора. Кроме поранений артерии, при этой А. следует избегать

Рис 3 Проводниковая анэстезии n ischiadiei-
перекрест линии
ab
и
cd
—место ш. ола иглы, справа—расположение седалищного нерва. опасного ранения плевры, что возможно при более глубоком неосторожном введении иглы. При А. плечевого сплетения все большие операции на плече, локте, предплечьи и кисти (ампутации, резекции и т. д.) могут производиться с успехом. — Типично проходит также проводниковая А. на голове для всех ветвей тройничного нерва и нервов нижней конечности (п. ischiadicus, п. femoralis). На рис. 3 представлена анэстезия седалищного нерва (п. ischiadicus).Перекрест линии
аЪ,
соединяющей spina ilei post, с наружным краем tuber ischii с линией
cd,
проходящей через верхушку большого вертела и конец ягодичной щели, обозначает место вкола иглы в глубину. Сюда вводят 3″0
куб. см 1%
раствора новокаина. На правой половине рис. видно расположение седалищного нерва. Проведение этих А. требует точных анат. познаний и выработанной опытом техники.—К проводниковой А. относится также А. ч р е в н ы х нервов (nn. splanchnici), приобретающая за последнее время все большее значение при операциях в брюшной полости и, главным образом, на желудке.
in
Большой и малый чревные нервы (splanchnicus major et minor) образуются из соединений rami coni-municantes 6—12 спинномозговых нервов. Оба нерва, в которых находятся чувствительные волокна для желудка, печени, селезенки и верхней части тонких ки-шек, подходят к аорте на уровне выхода из нее art. coeliaca и образуют вдесь парный полулунный узел (ganglion coeliacum). Помощью коротких серых нитей оба узла сближены между собой, образуя кольцеобразный двойной узел — солнечное сплетение (ganglion solare). Вблизи этого солнечного сплетения и предложена А. чревных нервов. Каппис (Kappis) впервые (в 1918 г.) предложил производить анэстезию п. splanchnici сзади, со стороны спины. У нижнего края XII ребра производится укол иглой длиной в 12—15
см,
острие иглы под известным углом проникает до латеральной поверхности
XII
грудного позвонка. Вблизи этого места в ретроперитонеальной ткани лежат чревные нервы; сюда впрыскивается 30—40
куб. см
7г% раствора новокаина. А. п. splanchnici
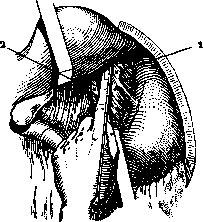
Рисунок 4. Анэстезия п. splanchnici no Braun’y при вскрытой брюшной полости: 1 — aorta; г—v. cava.
по Каппису трудна по технике и не лишена опасностей (возможность повреждения больших сосудов или попадания иглы в спинномозговой канал). Более прост и безопасен метод Брауна с анэстезией чревных нервов со стороны брюшной полости, после вскрытия последней. После инфильтрацион-ной А. брюшной стенки выше пупка она вскрывается по средней линии. Тупыми крючками рана расширяется, левая доля печени оттягивается кверху. Правой рукой желудок оттягивается книзу так, чтобы напрягся малый сальник. Указательным пальцем левой руки нащупывается аорта. Давлением указательного пальца прижимают малый сальник к позвоночнику (к
XII
позвонку). Под давлением аорта отходит влево, v. cava—вправо, После этого, под контролем глаза, по указательному пальцу вводится особая тонкая игла (см. рисунок 4), она упирается в кость, в позвонок. Чуть вытянув иглу, ее фиксируют и, не меняя направления, впрыскивают новокаин—40
куб. см
Va% раствора. При случайном ранении вены из иглы показывается кровь, тогда А. лучше не производить. При сильных внутри-брюшных спайках А. по Брауну не удается. В наст, время опубликовано уже несколько тысяч больших операций под А. чревных нервов со стороны брюшной полости; с успехом производились операции желудочно-кишечного соустья, резекции желудка, холецистэктомия
и
др.
Инструментарий и растворы для А. м.
Успех местного обезболивания во многом зависит от правильной техники и от надлежащего инструментария. Нет никакой необходимости в сложных приспособлениях. Для А. во всех областях тела достаточно иметь шприц, набор и гол и сосуд для анэ-стезирующего раствора. Обыкновенные 2-х и 5-граммовые стеклянные шприцы «Record» вполне пригодны для впрыскиваний. Можно пользоваться особым металлическим шприцем Брауна. Иглы должны быть различной длины (от 2—3 до 15—20
см)
и различной толщины (0,5 —1,5
мм).
Иглы должны быть тонкие,
с
коротко срезанным концом. Изогнутые иглы и канюли мало пригодны, т. к. искривление мешает правильному ощущению относительно положения иглы. Наиболее распространенный для всех видов А. м. V*—1 % раствор новокаина готовится на 0,6—0,7% растворе NaCI. В продаже имеются готовые Брауновские таблетки новокаина с адреналином (новокаина 0,125, синтетического адреналина 0,00012). Восемь таких таблеток, разведенных в 200
г
физиологического раствора, дают 7а % раствор новокаина. Раствор новокаина с адреналином непрочен и скоро портится при доступе воздуха, становясь из бесцветного розовым и коричневым; в таком виде раствор для А. употреблять нельзя, поэтому лучше адреналин прибавлять в раствор непосредственно перед анэстезией.
Подготовка больного.
Перед операцией под А. м. б-ной должен быть также хорошо изучен, как и перед общим наркозом, должно быть обращено внимание на сердце, сосудистую систему и легкие. Хотя вещества, употребляемые при А. м., значительно слабее действуют на перечисл. органы, но все же
к
организму во время операции предъявляются повышенные требования; поэтому подготовка слабых больных до операции препаратами строфанта и наперстянки желательна. Ослабляющие больного слабительные перед операцией еще более излишни, чем при общем наркозе. Полное воздержание от питья и пищи перед А. м. не представляется необходимым. Важна «психическая подготовка* больного к А. м. В прежнее время на этот важный момент обращалось слишком мало внимания. В клинике, в отделении должна создаваться соответственная обстановка, больной должен быть уверен, что он не будет ощущать боли. Ошибочно говорить больному: «Вы ничего не будете чувствовать», это не оправдывается во время операции, подрьшает авторитет врача и дискредитирует метод. Больной должен быть информирован, что он будет ощущать и сознавать, что его оперируют, но при этом он не будет ощущать болей. В клиниках, где много оперируют под местным обезболиванием, такая благоприятная психическая обстановка легко создается, б-ные сами указывают друг другу на выгоды А. м.: тяжелое послеоперационное состояние отпадает, больные имеют бодрый вид, они сразу могут пить и есть. Нервным больным в течение нескольких дней до операции дают бромистые препараты. За 7а часа до начала А. больным дается подкожно морфий (Morph. mur. 0,01). По окончании А., т. е. после последней инъекции раствора, следует выждать не менее 10 минут, чтобы дать возможность анэ-стезирующему раствору хорошо всосаться и подействовать на нервные окончания. Во время операции в некоторых случаях желательно отвлечь внимание больного от хода самой операции, что часто удается без труда обыкн
овенным разговором («психический наркотизатор»).
Показания и противопоказания.
Главное значение А. м. в том, что по сравнению с общим ингаляционным наркозом она является методом несравненно более безопасным. При обычных же способах инфильтрационной и регионарной А., при правильной технике и нормальных дозах, А. м.—метод совершенно безопасный. При А. м. отпадает целый ряд неприятных сторон, неизбежных при общем наркозе, как напр., сильное возбуждение, асфиксия, западение языка, упадок сердечной деятельности. При общем наркозе внимание и забота оператора постоянно раздваиваются, при местном обезболивании сам больной является активным помощником оператора. На черепе, на лице, в полости рта и на шее—операции под А. м. представляют особые удобства, здесь наркотизатор с маской всегда мешает. При некоторых операциях, длящихся особенно долго, в течение нескольких часов, выгоды А. м. еще больше бросаются в глаза, т. к. на общем состоянии б-ного это мало отражается, чего нельзя сказать про наркоз, длящийся часами. При местной А. отпадает тягостное посленаркозное состояние больного со рвотой и плохим самочувствием, требущее специального ухаживающего персонала. Кроме того, А. м. присущ еще ряд специальных преимуществ, как напр., значительное обескровливание операционного поля, что при нек-рых операциях на черепе, на лице, во рту имеет решающее значение. Посленаркозные осложнения, по данным многих авторов, после А. м. наблюдаются реже. Легочные осложнения наблюдаются и при А. м., но они реже и протекают легче. По статистике 1926г.,Шаак на 1.063 операции при А. м. имел 5,6% легочных осложнений, а при общем наркозе—8%. Все преимущества местного обезболивания еще ярче выступают при работе хирурга в современных условиях с ограниченным персоналом, на участке и в провинциальной обстановке. Поэтому у нас теперь замечается более широкое применение местного обезболивания. На статистическом материале можно проследить постепенный рост применения А. м. В клиниках Вильмса и На-рата (Wilms, Narath) в Гейдельберге и Брауна в Цвикау еще до мировой войны всех операций под А. м. было 50,5 — 54,2%. Клиника Шаака в Ленинграде с 33% всех операций под А. м. в 1918 году дошла до 88% в 1926 г. Поэтому старое правило, что А. м. следует применять только тогда, когда противопоказан общий наркоз, должно быть значительно расширено. Противопоказанной или, вернее, невыполнимой будет А. м. в тех случаях, где проведение ее встречает технические препятствия, связанные или с операционным полем или с сущностью самой операции. При прогрессирующих гнойно-воспалительных процессах, если игле приходится проходить через инфицированные ткани, при сепсисе и пиемии, где впрыскивания могут повести к новым метастазам, А. м. противопоказана. Противопоказана А. м.иу субъектов с особо ранимой и нестойкой нервной системой, где можно ожидать явлений шока. По последним данным, детский возраст нельзя считать во всех случаях противопоказанием к применению А. м. В целом ряде случаев многие авторы с успехом применяли А. м. у детей, начиная от грудного возраста до 13 лет (Шаак, Фарр, Браун). Показано местное обезболивание у детей в случаях с легочными осложнениями и вообще у очень слабых и истощенных детей.
Операции, производимые под А. и.
Во всех областях тела большое количество операций с успехом производится в наст, время под А. м. На голове и лице при помощи регионарной А. ветвей п. trigemini и при простой инфильтрационной А. производятся почти все операции, начиная от мелких
и
кончая большими костно-пластическими трепанациями черепа при черепно-мозговой хирургии. Операции на челюстях (резекции, трепанации) хорошо удаются под А. м. При операциях уха, горла и носа А. м. имеет большое применение: трепанация сосцевидного отростка при мастоидите, операции на Гайморовой полости и друг, операции в полости рта, все удаления зубов, как правило, производятся под А. м. На гортани трахеотомия, частичное или полное удаление гортани делаются также под А. м. На шее громадное большинство всех операций производится под А. м. При зобах струм-эктомия под А. м. является общим правилом, обыкновенно достаточна инфильтрация линии воротникового разреза и опрыскивание зоба из нескольких боковых точек на шее. При больших зобах следует производить проводниковую А. шейного нервного сплетения (plex. cervicalis). Для всех больших операций на верхней конечности методом выбора для А. м. является проводниковая А. плечевого сплетения, как она была выше описана, но для многих операций достаточны также способы опрыскивания и инфильтрации. Н